Definisi
Reaksi Kusta adalah episode peradangan yang terjadi pada perjalanan penyakit lepra (kusta). Reaksi Kusta merupakan sebuah respon imun tubuh terhadap bagian dari bakteri Mycobacterium kustae. Terdapat dua tipe Reaksi Kusta, yaitu Reaksi Kusta tipe 1 dan Reaksi Kusta tipe 2. Reaksi ini dapat timbul sebelum, selama, atau setelah terapi kusta.
Penyebab
Reaksi Kusta tipe 1 (reaksi reversal) merupakan reaksi alergi tubuh terhadap bagian dari bakteri Mycobacterium kustae. Reaksi ini palling sering terjadi setelah terapi kusta dimulai, namun dapat juga muncul sebelum terapi atau setelah terapi selesai. Reaksi ini menunjukan adanya imunitas spesifik terhadap bakteri M. kustae.
Reaksi Kusta tipe 2 (eritema nodosum leprosum) disebabkan oleh pengendapan imun pada pembuluh darah yang berlangsung secara tiba-tiba sehingga menyebabkan peradangan pada pembuluh darah. Mekanisme reaksi ini belum diketahui secara pasti.
Faktor Risiko
Reaksi Kusta 1 tidak dapat diprediksi, namun biasanya timbul pada:
- Pengidap kusta dengan tipe borderline 'ambang batas', yaitu fase transisi antara kusta tuberkuloid dan kusta lepromatosa. Namun, pengidap tipe tuberkuloid dan lepromatosa juga dapat mengalami reaksi tipe 1.
- Pengidap yang berusia lebih dari 15 tahun. Reaksi Kusta tipe 1 lebih banyak terjadi pada usia 15 tahun ke atas dibandingkan dengan anak-anak
- Pengidap yang sudah memulai terapi kusta. Pada pengidap yang sudah menyelesaikan terapi, reaksi biasanya timbul dalam tiga tahun setelah terapi selesai, namun bisa juga lebih.
- Ibu nifas. Kelahiran bayi merupakan faktor yang signifikan dalam meningkatkan risiko Reaksi Kusta tipe 1. Hal ini dikatakan karena setelah kelahiran, imunitas ibu kembali kuat
Reaksi Kusta tipe 2 sering berhubungan dengan:
- Pubertas
- Kehamilan
- Menyusui
Gejala
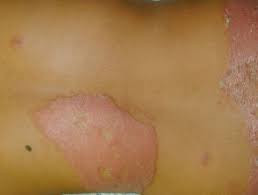
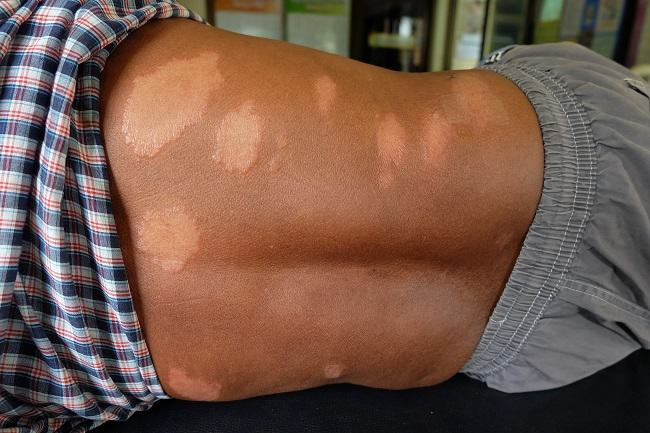
Reaksi Kusta tipe 1 umumnya menyerang kulit dan saraf, dan tidak menimbulkan reaksi seluruh badan. Reaksi tipe 1 umumnya ditandai dengan peradangan yang bertambah berat pada gangguan kulit atau saraf yang sudah ada sebelumnya. Gejala kulit Reaksi Kusta tipe 1 adalah:
- Kemerahan dan pembengkakan pada gejala kulit yang sudah ada
- Luka-luka dapat timbul pada reaksi yang sangat berat
- Meskipun jarang, dapat terjadi juga pembengkakan pada tangan, kaki, dan wajah
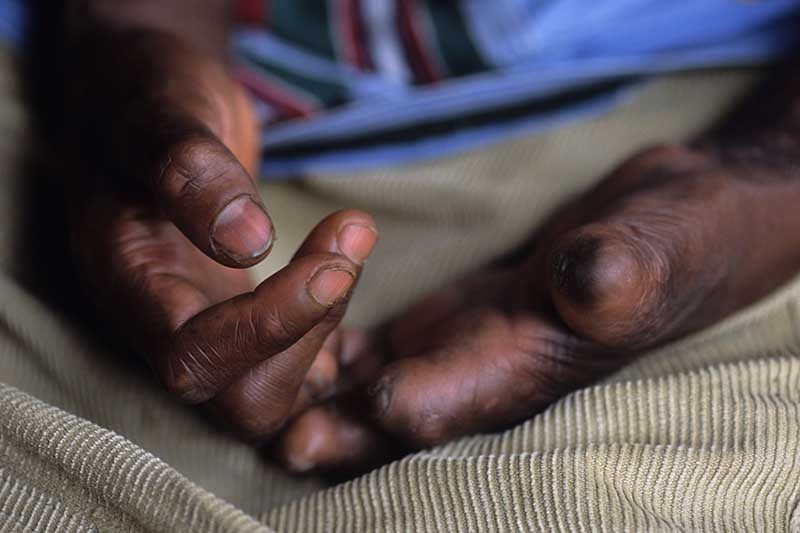
Sementara itu, keterlibatan saraf pada Reaksi Kusta tipe 1 umumnya menyerang saraf pada siku, pinggang, lipat lutut, wajah, dan leher. Keterlibatan saraf ini sering menimbulkan gejala
- Nyeri
- Kehilangan fungsi tubuh yang dirasakan sebagai kelemahan otot, kehilangan sensasi, kelumpuhan, atau perubahan bentuk tubuh. Hal ini bisa berlangsung sampai beberapa hari.
Reaksi tipe 1 dibagi menjadi ringan dan berat. Reaksi yang ringan ditandai dengan adanya beberapa plak di kulit yang meradang tanpa disertai keterlibatan saraf. Sementara itu, pada reaksi yang berat terdapat banyak plak yang meradang disertai dengan keterlibatan saraf.
Gejala pada Reaksi Kusta tipe 2 bergantung pada tingkat keparahan dan organ yang terkena. Gejala kulit pada reaksi tipe 2 adalah:
- Bercak-bercak merah yang tersebar pada bagian tubuh manapun (terutama pada bagian luar dari anggota gerak, serta pada wajah)
- Benjolan kecil berwarna merah yang nyeri dan banyak
- Benjolan berisi nanah
- Luka
- Gejala pada kulit ini dapat hanya pada permukaan kulit saja atau mencapai lapisan kulit yang lebih dalam
Gejala lain yang dapt timbul pada Reaksi Kusta tipe 2 meliputi:
- Peradangan pada mata
- Peradangan pada buah zakar
- Gangguan ginjal atau gagal ginjal
- Bocornya protein ke urin
- Gangguan produksi garam empedu
- Demam
- Kelelahan
- Pembesaran kelenjar getah bening
- Pembengkakan sendi disertai nyeri dan kemerahan
Diagnosa
Reaksi Kusta tipe 1 dapat dicurigai pada pengidap kusta borderline yang mengalami gejala dalam beberapa bulan setelah terapi dimulai. Ppemeriksaan laboratorium tidak rutin digunakan untuk mendiagnosis kondisi ini. Namun, jika membutuhkan konfirmasi dapat dilakukan pemeriksaan biopsi kulit. Pemeriksaan fungsi saraf juga dapat dilakukan untuk menilai derajat keparahan gangguan saraf serta untuk menilai keberhasilan terapi.
Reaksi Kusta tipe 2 biasanya dicurigai pada pengidap kusta tipe lepromatosa atau borderline lepromatosa yang mengeluhkan adanya demam dan kelelahan disertai adanya benjolan atau bercak kemerahan dan nyeri pada kulit. Pengidap tidak harus sudah menjalani terapi untuk dapat didiagnosis Reaksi Kusta tipe 2. Pemeriksaan darah dapat dilakukan untuk menunjukan adanya peradangan dan mendeteksi adanya komplikasi seperti gangguan ginjal dan hati. Biasanya dilakukan juga pemeriksaan biopsi untuk mengkonfirmasi Reaksi Kusta tipe 2.
Tata Laksana
Reaksi Kusta membutuhkan terapi dengan obat-obatan penekan sistem imun, seirngnya dibutuhkan dosis tinggi selama beberapa waktu untuk mengontrol reaksi.
Tujuan terapi Reaksi Kusta tipe 1 adalah untuk mengembalikan fungsi saraf yang normal dan mencegah kerusakan lebih lanjut akibat peradangan yang terjadi. Terapi andalan untuk reaksi tipe 1 adalah menggunakan obat kortikosteroid minum. Kortikosteroid oles atau obat oles lainnya seperti takrolimus tidak berguna dalam terapi Reaksi Kusta tipe 1. Reaksi Kusta tipe 1 yang berat dengan keterlibatan saraf membutuhkan terapi segera. Pilihan terapinya adalah:
- Terapi pilihan pertama adala dengan menggunakan obat kortikosteroid untuk mengurangi peradangan. Jika peradangan sudah berkurang, dosis obat akan dikurangi dan perlahan dihentikan
- Terapi pilihan kedua untuk reaksi yang berat dan tidak dapat dikontrol dengan obat kortikosteroid adalah menggunakan siklosporin
- Operasi saraf untuk mengurangi tekanan pada saraf dapat dibutuhkan pada gangguan saraf yang menetap setelah mendapat terapi di atas
- Terapi kusta yang terdiri dari rifampisin, dapson, dan/atau klofazimin tetap harus dilanjutkan
Untuk Reaksi Kusta tipe 2, terapinya berdasarkan tingkat keparahannya yang dinilai dari pemeriksaan dokter dan pemeriksaan laboratorium. Pada reaksi ringan dan hanya melibatkan kulit tanpa gangguan organ lain, dapat diberikan terapi untuk mengatasi gejala. Terapi tersebut meliputi obat anti nyeri dan obat penurun demam. Sementara itu, reaksi yang berat dapat diterapi dengan:
- Obat kortikosteroid
- Klofazimin
- Talidomid
- Beberapa obat lain yang dikatakan bermanfaat untuk terapi Reaksi Kusta tipe 2 adalah siklosporin, azatioprin, metotreksat, mikofenolat mofetil, dan pentoksifilin
Komplikasi
Reaksi Kusta tipe 1 yang tidak diterapi dengan baik dapat menetap sampai beberapa bulan. Gangguan di kulit dapat terus mengalami peradangan hingga bertambah bengkak dan menyatu menjadi besar. Gangguan saraf juga dapat bertambah berat hingga menyebabkan kehilangan fungsi dan kecacatan yang permanen. Jika gangguan saraf melibatkan saraf wajah, maka dapat terjadi gangguan penutupan kelopak mata sehingga menyebabkan kerusakan kornea mata.
Reaksi Kusta tipe 2 yang tidak diterapi dapa menyebabkan gagal ginjal yang membutuhkan cuci darah, gagal hati yang membutuhkan trasnsplantasi hati, kebutaan, dan/atau peradangan berkepanjangan pada buah zakar yang dapat mengganggu kesuburan.
Pengobatan Reaksi Kusta yang menggunakan obat penekan imun dosis tinggi dalam jangka waktu yang cukup panjang dapat menyebabkan efek samping seperti tekanan darah tinggi, diabetes mellitus, luka pada lambung, glaukoma, pengeroposan tulang, dan penyakit infeksi seperti tuberkulosis.
Pencegahan
Terdapat beberapa studi yang mengatakan bahwa Reaksi Kusta dapat dicegah menggunakan obat-obatan kortikosteroid. Namun, hal ini masih kontroversial.
Kapan Harus ke Dokter?
Jika Anda menderita kusta dan mengalami gejala Reaksi Kusta atau gejala yang bertambah berat dari biasanya, Anda harus berkonsultasi ke dokter untuk mendapatkan penanganan dini yang tepat sehingga dapat mencegah komplikasi yang tidak diinginkan.
Mau tahu informasi seputar penyakit lainnya? Cek di sini, ya!
- dr Anita Larasati Priyono
Lepra reactions | DermNet NZ. Dermnetnz.org. (2022). Retrieved 18 May 2022, from https://dermnetnz.org/topics/lepra-reactions.
Leprosy Reactions. International Textbook of Leprosy. (2022). Retrieved 18 May 2022, from https://www.internationaltextbookofleprosy.org/chapter/reactions.
Apps.who.int. (2022). Retrieved 18 May 2022, from https://apps.who.int/iris/bitstream/handle/10665/332022/9789290227595-eng.pdf.