Definisi
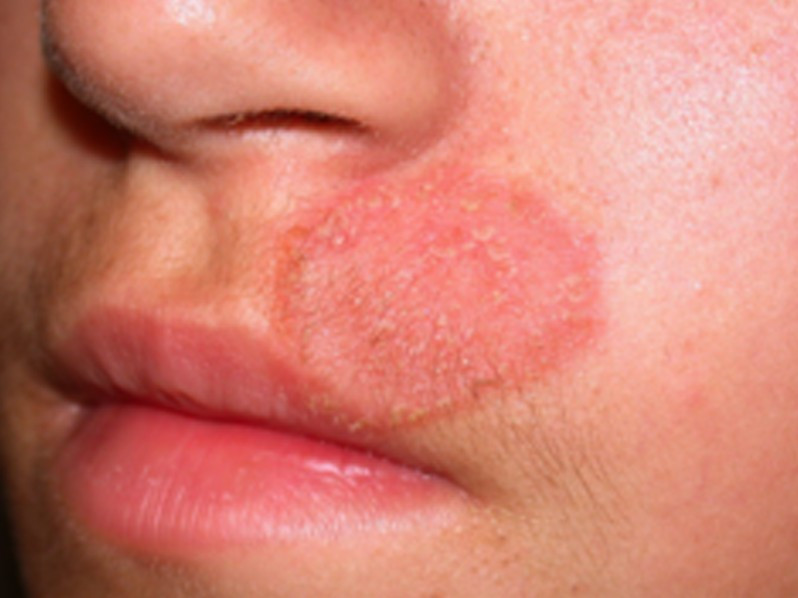
Pitiriasis Versicolor (PV) atau tinea versicolor, dikenal juga dengan panu, merupakan penyakit kulit yang mengenai lapisan terluar kulit dan disebabkan oleh jamur Malassezia. Jamur Malassezia umumnya tidak menyebabkan masalah kesehatan dan terdapat dalam jumlah yang normal di permukaan kulit. Akan tetapi, jamur ini dapat tumbuh dan berkembang biak secara berlebihan akibat beberapa faktor pemicu tertentu dan menyebabkan perubahan warna pada kulit Anda.
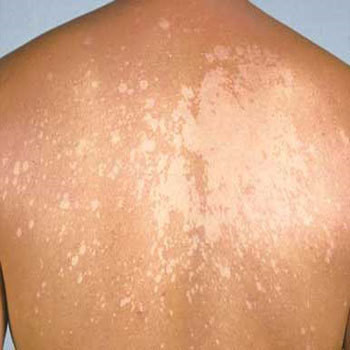
PV ditandai dengan adanya bercak-bercak kecil pada kulit. Bercak bisa terlihat berwarna putih, memerah atau bahkan menghitam, pada beberapa area kulit yang disebabkan oleh proses metabolisme dari jamur tersebut. PV umumnya mengenai area badan dan bahu. Paparan sinar matahari dapat membuat bercak kulit terlihat lebih jelas. PV tidak menyebabkan rasa nyeri dan tidak menular, namun memberikan dampak emosional berupa kepercayaan diri yang menurun dan cemas pada penderitanya.
PV biasanya terjadi terutama pada daerah yang panas dan lembap. Angka kejadian pada negara tropis sekitar 50% dan negara iklim dingin sebesar 1.1% misalnya di Swedia. PV biasanya terjadi pada usia remaja dan dewasa muda diduga akibat produksi sebum (minyak) yang meningkat oleh kelenjar sebasea (kelenjar minyak) yang membuat lingkungan kulit menjadi kaya lemak dan menjadikan malassezia dapat bertumbuh dan berkembang biak lebih banyak dari biasanya.
Penyebab
Penyebab dari PV adalah infeksi jamur Malassezia, yang merupakan jamur yang menyukai lemak pada kulit. Malassezia merupakan bagian dari flora normal pada kulit. Namun, penyebab pasti mengapa jamur Malassezia bisa menyebabkan pitiriasis versicolor pada beberapa individu masih belum diketahui dengan pasti. Hingga saat ini sudah dikenali ada 14 spesies dari Malassezia. Penyebab utama PV yang berhasil diisolasi, antara lain Malassezia furfur, Malassezia globose, dan Malassezia sympodialis.
Faktor Risiko
Pengenalan mengenai beberapa faktor risiko sangat berperan penting dalam pencegahan hingga pengobatan PV. Semua orang dapat saja berisiko mengalami PV. Namun, ada beberapa faktor risiko yang lebih menentukan apakah anda akan mengalami PV atau tidak di masa depan.
Beberapa faktor risiko tersebut di antaranya:
- Riwayat keluarga dengan PV
- Cuaca yang panas
- Lingkungan yang lembap
- Memiliki tipe kulit yang berminyak
- Perubahan hormon tertentu
- Sistem kekebalan tubuh yang melemah, terutama akibat:
- Konsumsi obat tertentu
- Riwayat transplantasi organ
- Menderita penyakit seperti HIV/AIDS atau kanker
- Malnutrisi
- Memakai krim atau pelembap yang berminyak
- Kehamilan
Gejala
Gejala yang dapat muncul apabila Anda mengalami PV atau panu, antara lain:
- Tampak bercak kulit yang mengalami perubahan warna, dapat memutih, memerah, hingga menghitam dibandingkan area kulit normal sekitarnya
- Bercak kulit dapat muncul terutama pada area punggung, dada, leher, lengan atas
- Keluhan kulit bisa disertai rasa gatal yang ringan
Pada kulit yang berwarna hitam, bercak PV akan tampak berwarna putih (hipopigmentasi), sedangkan pada kulit yang berwarna putih, bercak PV dapat tampak berwarna lebih gelap (hiperpigmentasi). Area kulit yang terkena PV pun dapat memiliki sisik-sisik yang halus, bahkan perlu dikerok untuk melihat sisik tersebut.
Diagnosis
Pitiriasis versicolor atau panu biasanya didiagnosis secara klinis, artinya dokter dapat menetapkan diagnosis PV melalui wawancara medis khusus dan pemeriksaan fisik pada pasien. Umumnya dokter akan melihat penampakan bercak yang khas pada area kulit yang terkena PV. Meskipun demikian, ada beberapa pemeriksaan penunjang yang dapat membantu seorang dokter untuk menetapkan diagnosis pasti dari penyakit PV.
Beberapa pemeriksaan penunjang tersebut, di antaranya:
- Pemeriksaan sampel jaringan dengan kerokan kulit
- Pemeriksaan kulit dengan lampu khusus (lampu Wood)
- Biopsi kulit
Diagnosis PV harus dilakukan oleh dokter karena memerlukan penanganan yang khusus. Sebaiknya Anda beritahu dokter bila Anda atau seseorang di keluarga Anda pernah mengalami PV sebelumnya. Informasi seperti kapan pertama kali gejala muncul juga akan membantu dokter mendiagnosis dan menentukan penanganan terbaik pada saat pasien pertama kali diperiksa oleh dokter.
Tata Laksana
PV memerlukan pengobatan yang komprehensif. Beberapa terapi seperti krim, salep, sampo, atau obat minum antijamur dapat membantu dalam menangani PV. Meskipun sudah diobati dengan tepat, perubahan warna pada kulit yang terkena PV dapat kembali menjadi normal. Terapi membutuhkan waktu beberapa minggu hingga berbulan-bulan untuk mencapai hasil yang diharapkan, sehingga Anda tidak perlu khawatir bahwa warna kulit Anda tidak dapat kembali menjadi normal seperti dahulu.
Ada beberapa obat oles antijamur yang dapat diberikan pada PV. Sebelumnya, area kulit yang terinfeksi perlu dibersihkan dengan air mengalir dan dikeringkan. Setelah itu, obat krim atau salep yang ada dioleskan ke area kulit sebanyak 1 – 2 kali sehari dengan waktu minimal selama 2 minggu.
Apabila bercak PV makin meluas dan tidak mengalami perubahan yang bermakna, obat minum dapat menjadi salah satu tata laksana yang dapat diberikan. Contoh obat minum antijamur yang dapat diberikan dokter adalah fluconazole, itraconazole, atau ketoconazole, yang dapat membantu dalam menangani PV.
Selain itu, apabila terdapat PV di kulit kepala, sampo anti-dandruff yang mengandung selenium sulfida atau ketoconazole dapat diberikan dengan dioleskan di kulit kepala dan ditunggu selama 10 menit lalu dibilas dengan air mengalir.
Komplikasi
Saat seseorang mengalami PV, komplikasi utama dari penyakit ini adalah perubahan warna pada kulit yang terkena. Perubahan warna tersebut membutuhkan waktu yang lama untuk kembali setelah pengobatan selesai. Hal ini dikarenakan sel melanosit (sel yang menghasilkan warna kulit) membutuhkan waktu untuk bekerja kembali dan memberikan pigmen atau warna kulit seperti normal.
Selain itu, umumnya tidak ada komplikasi yang serius pada pasien yang memiliki sistem imun yang normal seperti tidak adanya invasi yang lebih dalam ke organ tertentu. Pada beberapa kasus dengan pasien yang memiliki sistem imun tidak baik, dapat terjadi infeksi sekunder berupa folikulitis (radang pada rambut kulit) akibat garukan minimal.
Pencegahan
Setelah mengenali beberapa faktor risiko yang anda miliki, langkah berikutnya adalah perbaikan faktor risiko yang dapat diperbaiki. Berikut langkah-langkah yang dapat anda lakukan:
- Pakai pakaian yang menyerap keringat
- Hindari berkeringat berlebihan bila memungkinkan terutama memiliki riwayat PV sebelumnya
- Hindari berjemur dengan paparan sinar matahari yang terlalu lama
- Hindari udara panas yang berlebihan
- Gunakan sampo anti-dandruff tiap bulan untuk membantu mencegah PV, terutama PV di kulit kepala
- Hindari penggunaan produk perawatan yang memiliki kandungan minyak yang berlebihan
- Jangan lupa untuk mengikuti regimen obat Anda sesuai arahan dokter
Selain langkah-langkah diatas, apabila Anda tidak pernah memeriksakan diri ke dokter, sebaiknya lakukan pemeriksaan umum dan bila ditemukan kondisi atau penyakit dapat meningkatkan risiko Anda mengalami PV, maka dapat dimulai pengobatan sedini mungkin sebelum kondisi semakin parah.
Kapan Harus ke Dokter?
Jika Anda mengalami gejala yang persisten dan terus-menerus pada kulit, dan bercak bertambah lebar, sebaiknya Anda memeriksakan diri lebih lanjut ke dokter spesialis kulit dan kelamin (Sp.KK) atau spesialis dermatologi dan venerologyi (Sp.DV). Dokter akan melakukan wawancara medis, pemeriksaan fisik, hingga pemeriksaan penunjang tertentu untuk menetapkan diagnosis pasti dan tata laksana yang tepat.
Mau tahu informasi seputar penyakit lainnya? Cek di sini, ya!
- dr Hanifa Rahma
Mayo Clinic. Tinea Versicolor. May 2022. Available from: https://www.mayoclinic.org/diseases-conditions/tinea-versicolor/symptoms-causes/syc-20378385
Web MD. Tinea Versicolor. September 2020. Available from: https://www.webmd.com/skin-problems-and-treatments/tinea-versicolor-cause-symptoms-treatments
Medscape. Tinea Versicolor. June 2020. Available from: https://emedicine.medscape.com/article/1091575-overview
Karray M, McKinney WP. Tinea Versicolor. [Updated 2021 Aug 11]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK482500/
Healthline. Tinea Versicolor. March 2020. Available from: https://www.healthline.com/health/tinea-versicolor#diagnosis
Medline Plus. Tinea Versicolor. April 2020. Available from: https://medlineplus.gov/ency/article/001465.htm